Teelbalkanker, ook wel zaadbalkanker genoemd, is een zeldzame ziekte. Het is goed voor ongeveer 1% van alle kankers bij mannen, maar het is wel de meest voorkomende kanker bij jonge mannen tussen 15 en 40 jaar. Hoewel het zeldzaam is, stijgt het aantal diagnoses de laatste jaren licht. Jaarlijks krijgen ongeveer 300 mannen in België te horen dat ze teelbalkanker hebben.
De leeftijd waarop de ziekte het vaakst voorkomt, hangt af van het type tumor. Non-seminomen zien we meestal bij mannen in hun twintiger jaren, terwijl seminomen vaker voorkomen bij mannen tussen 30 en 40 jaar.
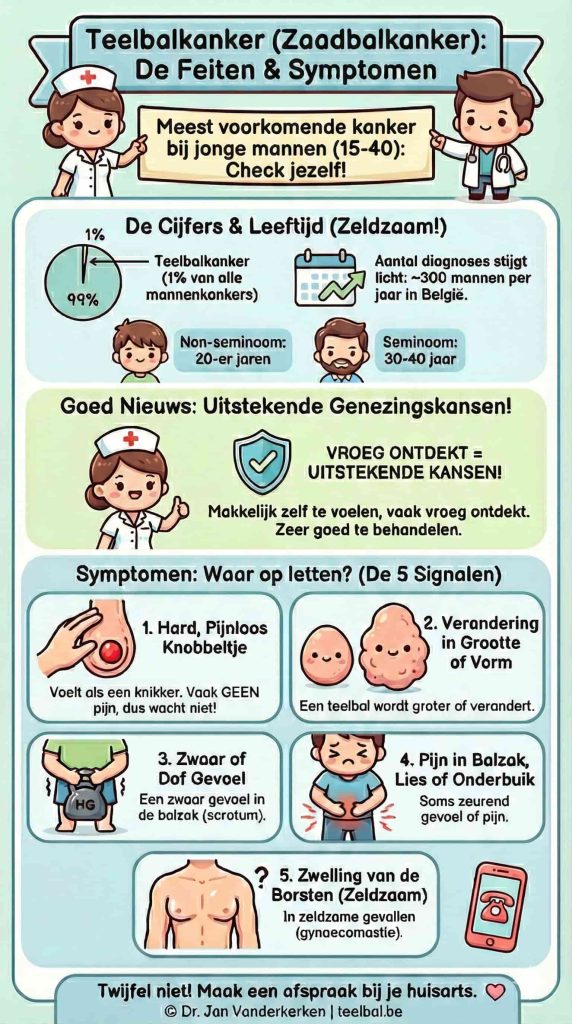
Het goede nieuws is dat teelbalkanker heel goed te behandelen is. Omdat een afwijking aan de teelbal makkelijk zelf te voelen is, wordt de ziekte vaak vroeg ontdekt. Daardoor zijn de genezingskansen uitstekend.
Symptomen: waar moet je op letten?
Het belangrijkste symptoom van teelbalkanker is een verandering aan de teelbal. Meestal voel je een hard, pijnloos knobbeltje. Omdat het vaak geen pijn doet, wachten mannen soms te lang om naar de dokter te gaan. Twijfel niet en maak een afspraak bij je huisarts als je een van de volgende dingen merkt:
- Een harde, pijnloze zwelling of knobbel in een teelbal. Het voelt vaak aan als een knikker.
- Een teelbal die groter wordt of van vorm verandert.
- Een zwaar of dof gevoel in de balzak (scrotum).
- Soms kan er wel pijn zijn in de balzak, de lies of de onderbuik.
- In zeldzame gevallen kan er zwelling van de borsten optreden (gynaecomastie).
Als je iets ongewoons voelt, ga dan altijd naar je huisarts. Een vroege diagnose is de sleutel tot een succesvolle behandeling.
Soorten teelbalkanker
Bijna alle tumoren (meer dan 95%) in de teelbal zijn kiemceltumoren. Dit betekent dat ze ontstaan uit de cellen die zaadcellen produceren. We verdelen ze in twee hoofdgroepen:
- Seminomen: Dit type groeit meestal langzamer. Seminomen komen het vaakst voor bij mannen tussen 30 en 40 jaar en zijn erg gevoelig voor behandelingen zoals bestraling en chemotherapie.
- Non-seminomen: Dit is een verzameling van verschillende, vaak sneller groeiende tumoren. Ze komen meestal voor op een jongere leeftijd, vaak tussen 20 en 30 jaar.
Soms is een tumor een mix van beide types. Welk type tumor je hebt, wordt na de operatie door een patholoog onderzocht. Dit is heel belangrijk om de juiste nabehandeling te kiezen.
Er bestaan ook zeer zeldzame tumoren die niet uit kiemcellen ontstaan, zoals spermatocytaire tumoren bij oudere mannen.
Wie heeft een hoger risico?
Hoewel de precieze oorzaak van teelbalkanker niet bekend is, zijn er enkele factoren die het risico verhogen. Dit betekent niet dat je zeker kanker krijgt, maar wel dat de kans iets groter is.
- Niet-ingedaalde teelbal: Een teelbal die bij de geboorte niet in de balzak zit (cryptorchidie), geeft een hoger risico, ook als dit met een operatie is verholpen.
- Teelbalkanker in de familie: Als je vader of broer teelbalkanker heeft gehad, is jouw risico licht verhoogd.
- Al eerder teelbalkanker gehad: Mannen die in één teelbal kanker hebben gehad, hebben een grotere kans om het ook in de andere teelbal te krijgen.
- Verminderde vruchtbaarheid: Problemen met de vruchtbaarheid kunnen soms wijzen op een verhoogd risico.
Zelfonderzoek: ken je eigen lichaam
Het is belangrijk dat elke man zijn eigen lichaam kent. Door regelmatig je teelballen te onderzoeken, merk je veranderingen sneller op. Een goed moment is tijdens of na een warme douche, als de huid van de balzak ontspannen is.

Rol elke teelbal zachtjes tussen je duim en vingers. Let op:
- Harde knobbels of verhardingen.
- Veranderingen in grootte of vorm.
- Een zwaar gevoel.
Het is normaal dat de ene teelbal wat groter is of lager hangt dan de andere. Ook voel je aan de achterkant een zachte, kronkelige streng: de bijbal. Probeer het normale van het abnormale te onderscheiden. Het gaat erom dat je een nieuwe verandering opmerkt. Meer informatie vind je bij zelfonderzoek van de teelbal.
Hoe stelt de arts de diagnose?
Als je met een zwelling in je balzak naar de dokter gaat, zal die eerst je verhaal beluisteren en een lichamelijk onderzoek doen. Om zeker te weten wat er aan de hand is, zijn er een paar vaste onderzoeken.
- Echografie van de balzak: Dit is het belangrijkste onderzoek. Met geluidsgolven wordt een beeld gemaakt van de binnenkant van de balzak. Een echo kan met grote zekerheid laten zien of een knobbel in de teelbal zit (wat verdacht is) of erbuiten, en wat de eigenschappen van de zwelling zijn.
- Bloedonderzoek naar tumormarkers: In het bloed worden specifieke eiwitten gemeten (AFP, β-hCG en LDH). Deze ’tumormarkers’ kunnen verhoogd zijn bij teelbalkanker. Ze helpen om het type tumor te bepalen en worden gebruikt om het effect van de behandeling op te volgen. Belangrijk: niet elke tumor maakt deze stoffen aan. Normale waarden sluiten teelbalkanker dus niet uit.
Lees meer over de verschillende stappen bij de diagnose van teelbalkanker.
Een MRI-scan is meestal niet nodig voor de diagnose, maar kan in zeldzame, onduidelijke gevallen gebruikt worden.
Onderzoek naar uitzaaiingen
Als de diagnose teelbalkanker vaststaat, is de volgende stap om te kijken of de kanker is uitgezaaid. Dit heet ‘stageren’ en is cruciaal voor het bepalen van de juiste behandeling. Teelbalkanker zaait meestal eerst uit naar de lymfeklieren achter in de buik.
- CT-scan: Dit is het standaardonderzoek om uitzaaiingen op te sporen. Er wordt een CT-scan gemaakt van de buik, het bekken en de borstkas (longen) om te controleren op vergrote lymfeklieren of uitzaaiingen in organen.
- Andere scans: Alleen bij specifieke klachten of als er veel uitzaaiingen in de longen zijn, kan een scan van de hersenen (MRI of CT) nodig zijn. Dit is niet standaard.
Meer details vind je op de pagina over uitzaaiingen bij zaadbalkanker.
De operatie: wegname van de teelbal
De eerste en belangrijkste stap in de behandeling van teelbalkanker is bijna altijd een operatie waarbij de aangetaste teelbal wordt verwijderd. Deze ingreep heet een orchidectomie.
De operatie gebeurt altijd via een sneetje in de lies, nooit via de balzak zelf. Dit is de veiligste aanpak om te voorkomen dat kankercellen zich verspreiden tijdens de ingreep. De teelbal wordt samen met de zaadstreng verwijderd.
Lees meer over het verloop van de operatie bij teelbalkanker.